- Adv -
Il morbo di Haglund viene spesso riscontrato negli sportivi, soprattutto in chi pratica attività di corsa, ma in realtà a soffrirne non sono solo loro. Localizzata nella zona posteriore del piede, cioè nel calcagno, questa sindrome può dar luogo a forti dolori, fino ad arrivare a limitare banali azioni quotidiane, come salire e scendere le scale o, semplicemente, camminare. In questo articolo, andremo ad approfondire tutti gli aspetti della malattia (insorgenza, sintomi, evoluzione) fino al suo trattamento, che potrà essere conservativo e/o chirurgico.
SINTOMATOLOGIA
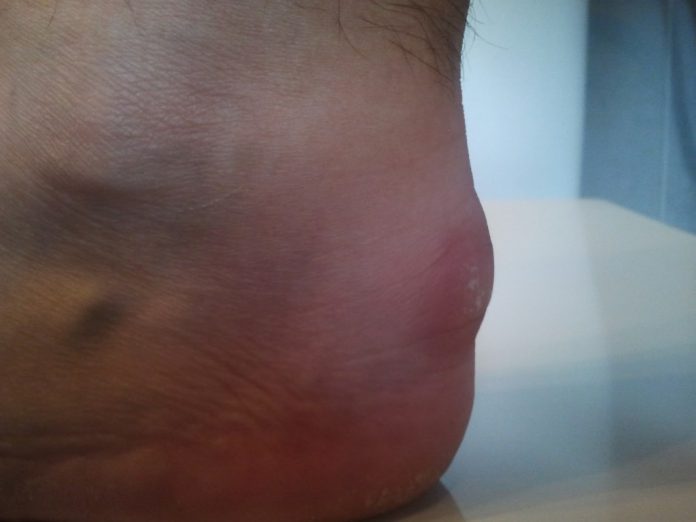
Da un punto di vista clinico, il morbo di Haglund si manifesta con la comparsa di una protuberanza dolorosa e spesso arrossata sulla parte postero-esterna del calcagno (ecco perché si parla di tallone sporgente) per effetto di una borsite retro-calcaneare. Tale condizione è favorita da una maggiore prominenza della tuberosità posteriore del calcagno che, soprattutto in condizioni di sovraccarico (vedi intensa attività sportiva), crea un’infiammazione dapprima della borsa e, successivamente, del tendine d’Achille che proprio sul calcagno si inserisce.
Vediamo ora quali sono i sintomi principali con cui questa malattia si manifesta:
-
Dolore localizzato nella zona posteriore del piede (tallone);
-
Infiammazione e dolore lungo il tendine di Achille;
-
Rossore localizzato sempre nella zona posteriore del tallone;
-
Protuberanza posteriore del calcagno;
-
Ipersensibilità e ispessimento della pelle del tallone.
In presenza di questi sintomi il paziente avrà, quindi, difficoltà nel camminare e nel salire e scendere le scale, impossibilità a praticare attività sportive come la corsa e difficoltà ad indossare calzature strette. In questa situazione sarà meglio rivolgersi ad uno specialista ortopedico.
TRATTAMENTO
Fare una diagnosi corretta e accurata serve anche a valutare la migliore strategia terapeutica. In presenza di una sindrome di Haglund, i trattamenti possibili sono diversi e riconducibili a due categorie principali:
-
Trattamento conservativo
-
Trattamento chirurgico
I metodi conservativi più efficaci sono: il riposo funzionale, l’utilizzo di calzature adeguate (con suola morbida e ammortizzante), l’adozione di plantari specifici realizzati sulla base di un esame baropodometrico, i farmaci antiinfiammatori non steroidei (FANS) somministrati per via locale (cerotti) o generale.
Le infiltrazioni locali con corticosteroidi, molto efficaci nel controllo dell’infiammazione e del dolore, sono, invece, da evitare per non danneggiare e possibilmente rompere il tendine d’Achille.
Nell’ambito della fisioterapia, i trattamenti più utilizzati sono:
-
massoterapia decontratturante e stretching del tricipite surale;
-
rinforzo muscolare eccentrico;
-
rieducazione propriocettiva;
-
laserterapia;
-
tecarterapia;
-
onde d’urto.